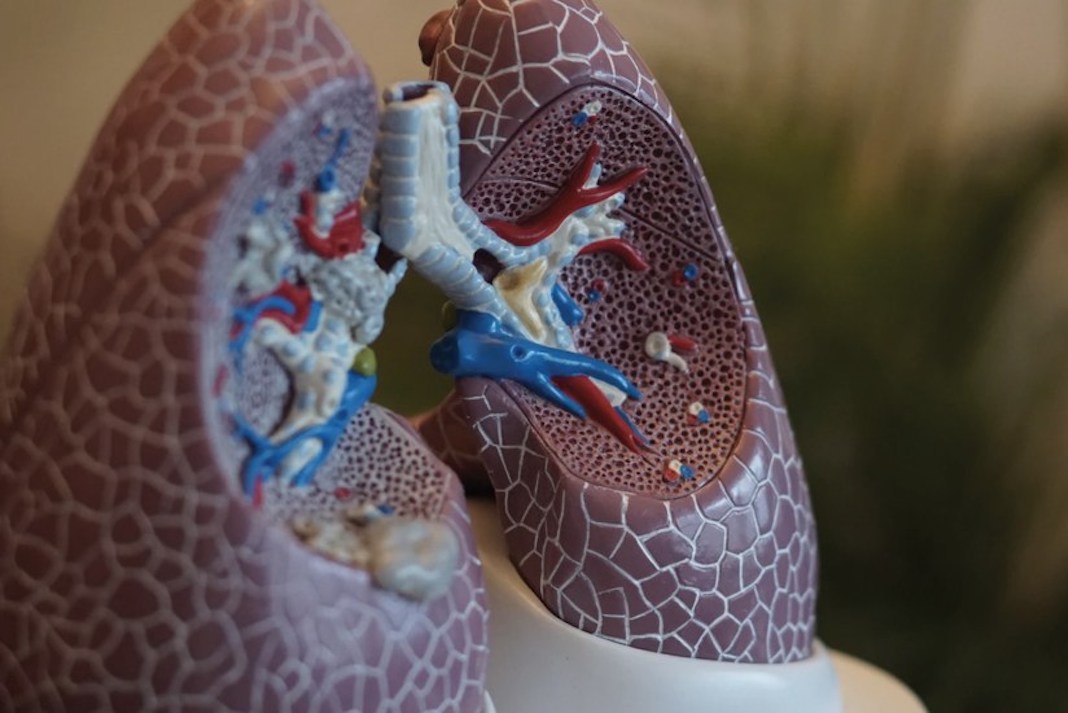
Varios médicos expertos en el tratamiento de la hipertensión pulmonar piden ampliar los parámetros que se utilizan en el diagnóstico de la enfermedad, incluyendo técnicas como la resonancia magnética cardíaca, análisis de sangre o el electrocardiograma.
Así lo han defendido expertos como el médico y profesor de cardiología en la Universidad de Roma, Dario Vizza, o la neumóloga del Hospital Clínic de Barcelona Isabel Blanco, en el congreso IMPAHCT organizado por Laboratorios Ferrer en la capital catalana el 30 de junio y 1 de julio en la Torre Glòries de Barcelona.
Además de la necesidad de ampliar los métodos de diagnóstico, otros ponencias han defendido la necesidad de anticipar al máximo la detección de la enfermedad y han señalado que hace falta dedicar más recursos al desarrollo de los tratamientos para la enfermedad.
El congreso IMPAHCT, focalizado en la hipertensión pulmonar, ha inaugurado la sesión de este sábado con una sesión a cargo del doctor Dario Vizza acerca de la necesidad de ampliar los métodos de diagnóstico de la hipertensión pulmonar.
Vizzo ha expuesto que hasta el momento se han venido empleando pocas técnicas para determinar que un paciente sufre hipertensión pulmonar, como la detección por biomarcadores o pruebas de imagen del estado del ventrículo derecho del corazón.
“Deberíamos utilizar electrocardiogramas, resonancias magnéticas, análisis de sangre, test de ejercicios cardiopulmonares… Hay estudios que demuestran que todo eso ayuda a hacer un diagnóstico más preciso y acertar mejor con el tratamiento”, ha dicho Vizzo.
La hipertensión pulmonar es una enfermedad en que los vasos sanguíneos y arterias que transportan la sangre a través del pulmón se estrechan o se bloquean, lo que provoca un desgaste sustancial del corazón y va deteriorando el sistema cardiovascular hasta causar la muerte.
Es una enfermedad rara con poca prevalencia -se da en 8 de cada 1.000 personas en los países occidentales- y sus factores de riesgo son haber sido o ser fumador, el paso de la edad (a partir de los 65 años es más común) o haber estado expuesto a la contaminación.
Hay hasta cinco tipos de hipertensión pulmonar pero la más frecuente es la hipertensión pulmonar arterial, que tiene una media de esperanza de vida de 2.8 años desde el diagnóstico si no se logra un trasplante de pulmón.
Además, Vizzo ha reivindicado que las tres categorías que hasta ahora se emplean para diagnosticar a los enfermos (riesgo bajo, intermedio y alto) deberían convertirse en cuatro (riesgo bajo, intermedio-bajo, intermedio-alto y alto) porque los grados intermedios deberían recibir diferentes tratamientos en función de su gravedad.
Tras Vizzo, la neumóloga del Hospital Clínic, Isabel Blanco, ha impartido una ponencia basada en el análisis de casos clínicos que apoyaban las tesis del italiano.
UN POCO DE LUZ PARA LAS ENFERMEDADES INTERSTICIALES DE PULMÓN
Un peor diganóstico lo tienen los pacientes que padecen de base una enfermedad intersticial de pulmón (daños en el tejido pulmonar) y que además desarrollan hipertensión pulmonar: su esperanza de vida se sitúa en de menos de un año desde el diagnóstico.
Esta combinación, que ha sido el foco de la segunda ponencia del congreso, es todavía más rara que la sola hipertensión pulmonar y afecta a unos miles de pacientes cada año en un país como España.
El mayor reto que supone esta enfermedad, que impide realizar esfuerzos sin que el cuerpo se suma en un gran estado de cansancio, es que no existe un tratamiento ni tan solo para mejorar la vida del paciente durante la enfermedad.
En los últimos años se ha probado a administrar a los enfermos de esta combinación de enfermedades los tratamientos que se dan a los pacientes que solo tienen hipertensión pulmonar, pero no ha dado resultado.
No obstante, el profesor de medicina especializado en enfermedades pulmonares Steven Nathan, de la Universidad de Virginia, ha expuesto en el congreso IMPAHCT un estudio que da “un rayo de luz entre los oscuros nubarrones”: un ensayo de 2021 hecho en Estados Unidos ha determinado que la inhalación de un medicamento llamado treprostinil mejora significativamente la vida del paciente, si bien no retrasa su muerte.
Según los datos del estudio, los pacientes de que sufren una enfermedad intersticial de pulmón sumada a una hipertensión pulmonar que tomaron el treprostinil mejoraron en un 15 % su capacidad de andar durante un esfuerzo de seis minutos y se redujeron en ellos en un 30 % los niveles de NT-proBNP (unos biomarcadores que señalan el deterioro del corazón), en comparación con los pacientes que tomaban placebo.
“El reto es seguir trabajando en otros y nuevos tratamientos para ver si podemos alargar la vida de estos pacientes”, ha añadido en su ponencia el especialista alemán en la materia, Stepahn Rosenkranz.